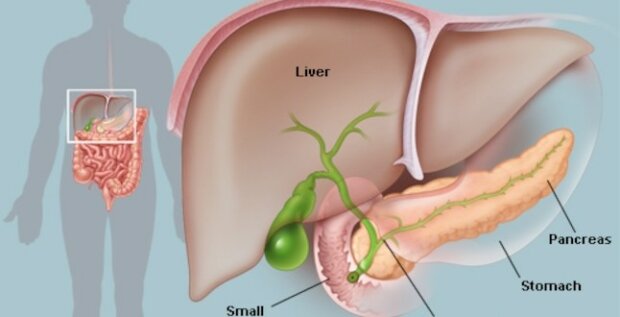
Хронічний панкреатит характеризується пошкодженням підшлункової залози. Чинників розвитку захворювання багато, але 80% — це вживання алкоголю, порушення дієти, спадкові причини, жовчнокам’яна хвороба, інфекційні хвороби, автоімунні зміни. Внаслідок панкреатиту розвивається цукровий діабет.
Основними проявами хвороби є: больовий синдром. Виникає як при гострому нападі, так і при загостренні хронічного панкреатиту. Біль виразкоподібний, за типом лівобічноїниркової кольки, іноді з жовтяницею; важкістю після їжі, блюванням;
— диспептичний синдром (здуття живота, пронос або послаблення стільця, велика кількість випорожнень, схуднення, гіповітаміноз, розвиток вторинної анемії зі зниженням рівня гемоглобіну, порушення статевої функції;
— алергічний синдром у вигляді медикаментозної чи харчової кропив’янки;
— ендокринні порушення: зміни рівня глюкози в крові аж до «панкреатогенного» цукрового діабетув період загострення;
— симптоми загальної інтоксикації: загальна слабкість, відсутність апетиту, прискорене серцебиття, зміни в аналізі крові загального характеру;
— зміни сусідніх органів від стискання набряклою підшлунковою залозою: жовтяниця, часткова кишкова непрохідність.
Гострий панкреатит лікується тільки стаціонарно, а загострення хронічного – залежно від важкості перебігу. У перші 2-4 дні загострення хронічного панкреатиту рекомендовано голодування, для того щоб «виключити» підшлункову залозу з процесу травлення, прийом негазованих лужних мінеральних вод («Боржомі», «Ессентуль №4», «Поляна Квасова») до 1-1,5 лна добу. Заборона вживання алкоголю. Для зняття болю застосовують знеболюючі та спазмолітики. В жодному разі не використовувати тепло – грілки, пляшки з гарячою водою.
Прийом замісної терапії – ферментних препаратів, які призначає лікар відповідно до результатів обстежень, та обов’язкова дієта.
Рекомендації щодо харчування під час загострення хронічного панкреатиту
| Продукти | Рекомендовано | Виключити |
| Хліб та хлібобулочні вироби | Сухарі з пшеничного хліба (50 г/добу). | Інші вироби з борошна. |
| Крупи, макарони, бобові | Каші протерті, напівв’язкі (гречана, геркулесова і ін.), суфле, пудинги. | Пшоно, ячна крупа, макаронні вироби, бобові, розсипчасті каші. |
| М’ясо і птиця | Нежирне, нежилаве, яловичина, кролик, індичка у відварному або паровому вигляді, протерті (суфле). | Жирна баранина, свинина, гуска, качка, печінка, мозок в смаженому й тушкованому вигляді, копченості, ковбаси, консерви. |
| Риба | Нежирна у вигляді суфле. | Жирні сорти, жарена, тушкована, копчена, шарова, консерви й ікра. |
| Супи | Слизові із круп (вівсяна, перлова, рисова, манна), суп-крем із вивареного м’яса. | На м’ясному, рибномубульйоні, відварі грибів, молочні супи, борщ, окрошка, розсольник. |
| Соуси та прянощі | Фруктово-ягідні підливи напівсолодкі. | Інші соуси та прянощі. |
| Яйця | Омлет білковий паровий із 1-2 яєць в день, ½ жовтка в день у стравах. | У вигляді інших страв. |
| Молочні продукти | Молоко у стравах, сир некислий, свіжоприготований у вигляді пасти, парові пудинги (запіканки). | Молоко в натуральному виді, вершки, сметана, жирний сир, молочнокислі напої, солений сир. |
| Жири | Вершкове масло несолене, рослинне рафіноване масло в готових стравах. | Інші жири, смаження на них. |
| Овочі | Картопля, морква, кабачки. Цвітна капуста у вигляді пюре та парових пудингів | Білокачанна капуста, редька, ріпа, редис, бруква, шпинат, щавель, часник, цибуля |
| Плоди, солодкі страви, солодощі | Протерті компоти, киселі, муси, желе на ксиліті або сорбіті. | Все інше. |
| Напої | Неміцний чай, відвар шипшини. | Інші напої, включаючи овочеві та фруктові соки. |
У разі виникнення проблем з підшлунковою залозою відвідайте лікаря-гастроентеролога!
